Caso del mes julio 2022
« Todos los casos
Caso del mes julio 2022
Descripción
Autores
- María Parra Hernández, Hospital Universitari i Politècnic La Fe, maría.ph1995@gmail.com.
- Miguel Mazón, Hospital Universitari i Politècnic La Fe
Historia Clínica
Antecedentes de hipoacusia en hermano y en dos tíos maternos.
En otoscopia, conductos auditivos externos normales con membranas timpánicas intactas.
Leyendas

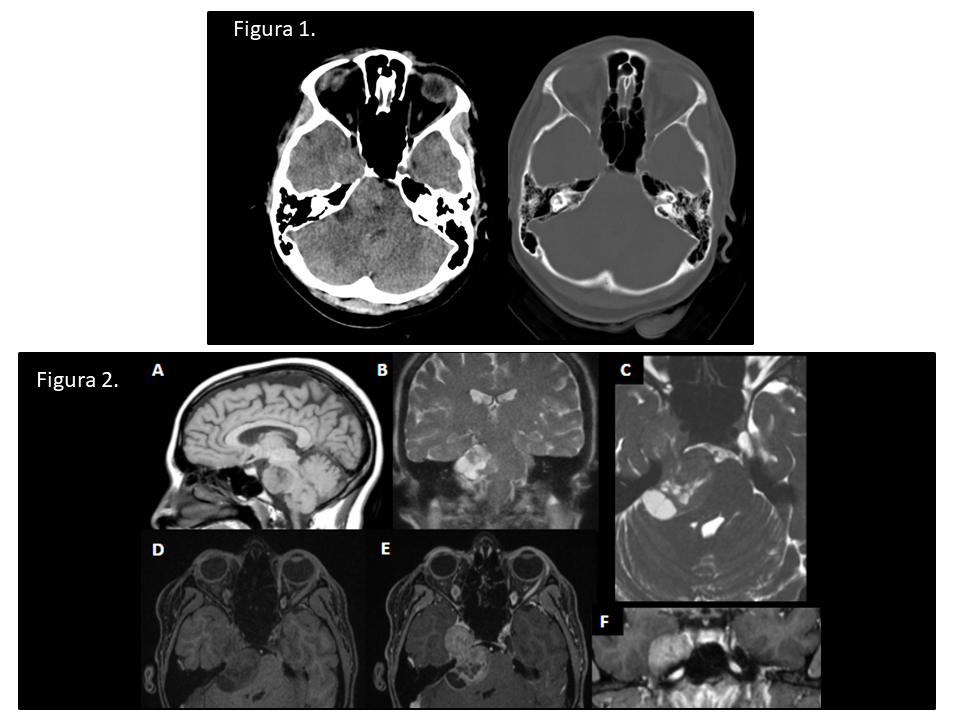
Figura 1. A) Imagen axial de TC de hueso temporal (ventana ósea) que muestra septos interescalares (puntas de flecha) pero con modiolo completamente ausente (flecha). B) Imagen axial de RM en secuencia eco gradiente potenciada en T2 (estado estacionario) que muestra mismos hallazgos.
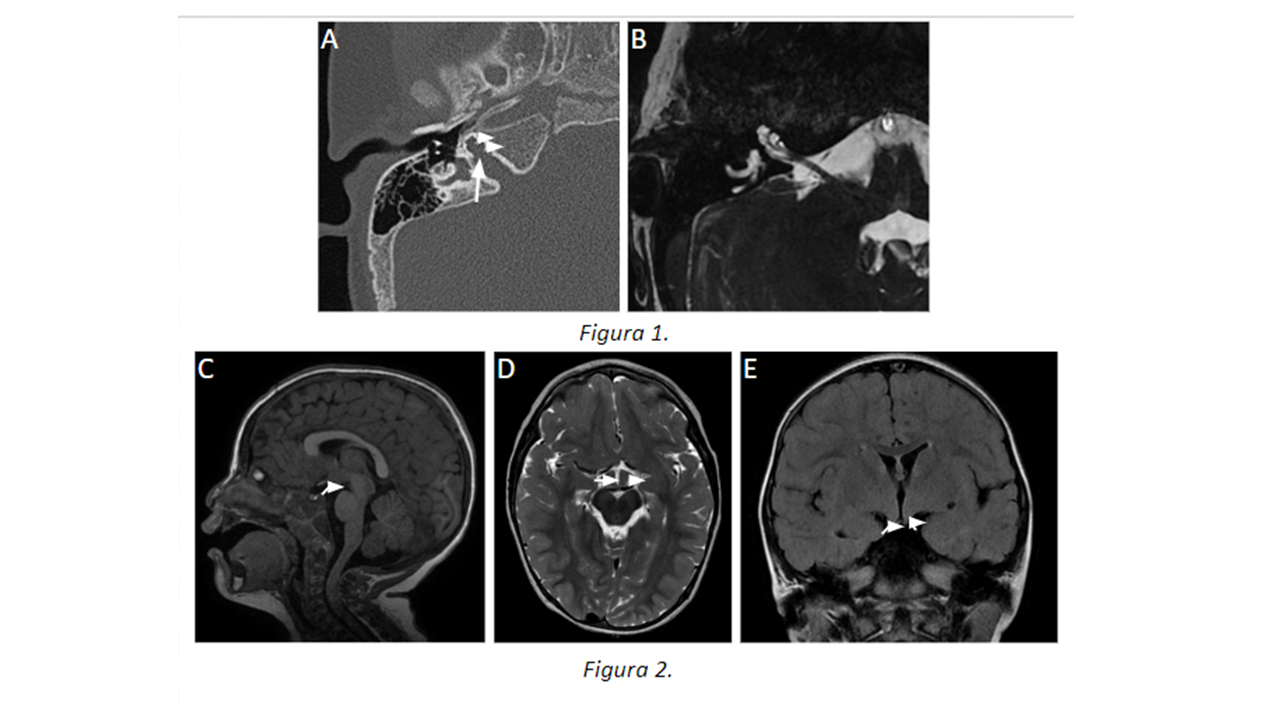
Figura 2. RM cerebral demuestra una malformación focal del hipotálamo con una morfología sésil, isointensa a la corteza cerebral. C) Imagen sagital ponderada en T1. D) Imagen axial ponderada en T2 . E) Imagen coronal FLAIR.
Diagnóstico
Diagnóstico.
Malformación coclear de partición incompleta tipo III y hamartoma hipotalámico
La malformación coclear de partición incompleta tipo III (IP-III) es una enfermedad genética que afecta típicamente a hombres y sintomáticamente se presenta como una hipoacusia mixta rápidamente progresiva. Se trata de una malformación de herencia recesiva ligada al cromosoma X por alteración del gen POU3F4, el cual codifica un factor de transcripción de ADN involucrado en el desarrollo del sistema nervioso, hipotálamo, glándula pituitaria y oído interno.
IP-III se caracteriza por una malformación coclear, presentando esta tabiques interescalares pero con lámina cribosa y modiolo ausentes. La cóclea se coloca directamente en el extremo lateral del CAI y el segmento laberíntico del nervio facial adopta una posición más superior en relación con la cóclea.
Se han descrito algunos casos en la literatura con asociación de IP-III con malformaciones del hipotálamo, cuya correlación podría tener su causa en la alteración del gen POU3F4. En nuestro caso las regiones anterior y tuberal del hipotálamo estaban engrosadas y su forma era redondeada. Los hallazgos podrían corresponder a un hamartoma hipotalámico, sin embargo, no se realizó estudio patológico.
El diagnóstico diferencial de IP-III debe hacerse con otras malformaciones cocleares como las otros tipos de partición incompleta o la hipoplasia coclear. En cuanto al hamartoma hipotalámico el principal diagnóstico diferencial es un glioma hipotalámico.
La hipoacusia conductiva se puede tratar con un audífono externo. Si los pacientes tienen una hipoacusia neurosensorial profunda, la implantación coclear puede se una opción terapéutica
BIBLIOGRAFÍA:
M. Mazón et al. Malformaciones del oído interno: una aproximación diagnóstica práctica. Radiología 2017; 59: 297-305.
Huang BY et al . Pediatric sensorineural hearing loss, part 1: Practical aspects for neuroradiologists. AJNR Am J Neuroradiol 2012; 33: 211-217.
Siddiqui, A el al. Hypothalamic malformations in patients with X-linked deafness and incomplete partition type 3. Neuroradiology 2019; 61: 949–952.